Málaga: 952220944 Granada: 958139892 Algeciras: 956666696 TU OPINIÓN CONTACTO
FAQs Preguntas frecuentes
Preguntas frecuentes sobre:
La ecografía 3D-4D que realizamos en nuestros centros.
La ecografía de marcadores de primer trimestre de gestación.
El Test Prenatal No Invasivo ( TPNI) en sangre materna para descartar Síndrome de Down.
El screening combinado de primer trimestre para el cálculo de riesgo de S. de Down
Diferencias entre el TPNI y el screening combinado de primer trimestre.
Diferencias entre la amniocentesis y la biopsia corial.
Estudio de la madurez pulmonar fetal por ecografía antes del parto.
Preguntas frecuentes sobre nuestra ecografía 3D-4D
- Cúando se ve mejor en 3D-4D?
- Y si no se deja ver?
- Qué precio tiene?
- Qué me entregarán?
- Cúantos acompañantes?
- Pueden hacerme sólo la 3D-4D?
- Siempre se obtienen imágenes bonitas ?
La ecografía 3D-4D puede realizarse en cualquier momento de la gestación.
Cada etapa del embarazo ofrece distintas posibilidades de visualización

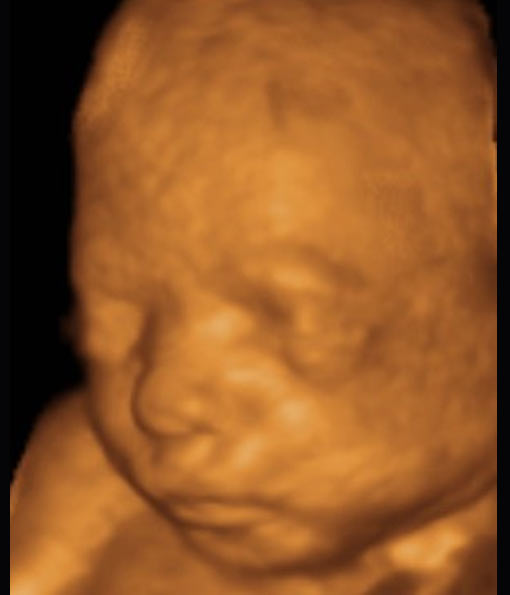
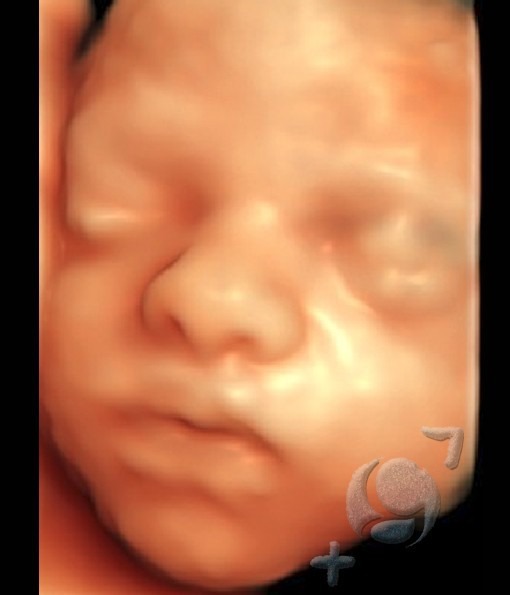
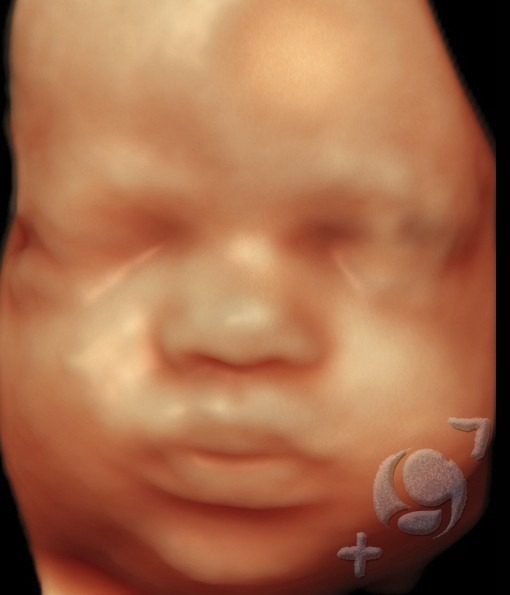
√ En el primer trimestre ( hasta la semana 13 )
Durante el primer trimestre de embarazo, la ecografía 3D-4D nos permite ver el feto en conjunto y sus movimientos.
Obviamente, su cuerpecito necesita seguir desarrollándose, por lo que las facciones de su carita aún no están completamente definidas.
√ Desde la semana 14 hasta la 19
En estas semanas, el feto va alcanzando un mayor desarrollo, y sigue siendo posible visualizarlo en conjunto ( todo su cuerpecito ), mediante la ecografía 3D.
Los rasgos de su carita,van tomando forma, aunque todavía necesitan seguir definiéndose.
√ Desde la semana 20 hasta la 24
En este periodo, el bebé ya ha crecido bastante y no podemos visualizar todo su cuerpo a la vez, con la ecografía 3D-4D. Por ello, debemos visualizarlo “por partes” ( pies, manos, cara etc) .
La carita ya va adquiriendo rasgos más definidos y, si las condiciones de exploración son adecuadas ( buena posición del bebé, cantidad de líquido amniótico suficiente, no obesidad materna, etc. ), se pueden obtener imagenes 3D-4D muy bonitas.
√ Desde la semana 25 hasta la 29
En este periodo del embarazo es cuando solemos tener las mejores condiciones para obtener preciosas imágenes, de la cara fetal, en 3D-4D.
Por un lado, la cantidad de líquido amniótico suele ser abundante y, por otro lado, el tamaño del bebé aún no es demasiado grande. Esto hace que, habitualmente, tenga espacio suficiente para moverse con holgura y nos permita ver su cara sin nada que estorbe.
√ Desde la semana 30 hasta la 36
Al final de la gestación, el bebé ya ha crecido tanto que tiene mucho menos espacio relativo para moverse. Esta “falta de espacio” hace que, cuando hacemos la ecografía 3D-4D en estas semanas, es muy frecuente que haya algo delante de su cara, de forma que no sea posible visualizarla sin algo ( brazos, manos, pies, placenta, etc.) que se interponga.
No obstante, en bastantes ocasiones, si que conseguimos visualizar su cara. En estos casos, las imágenes son realmente impresionantes, ya que el aspecto de su cara es muy similar al que tendrá cuando nazca.
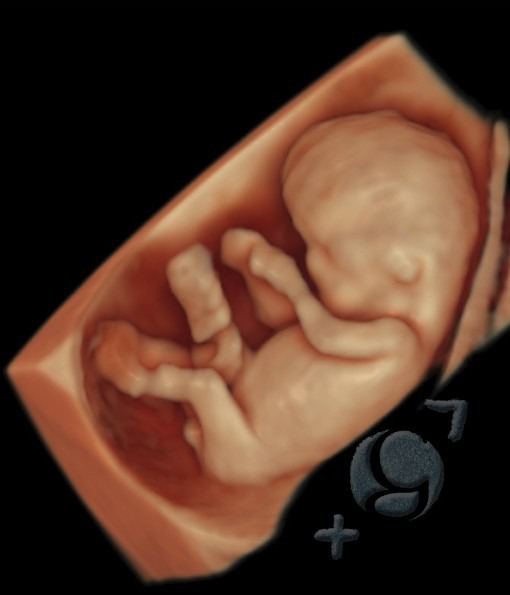
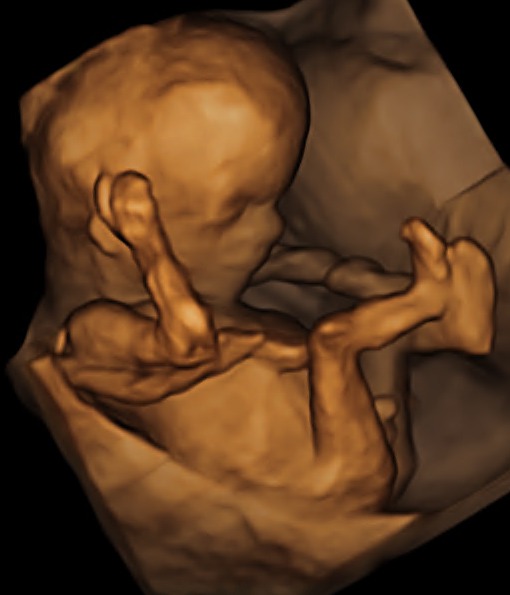
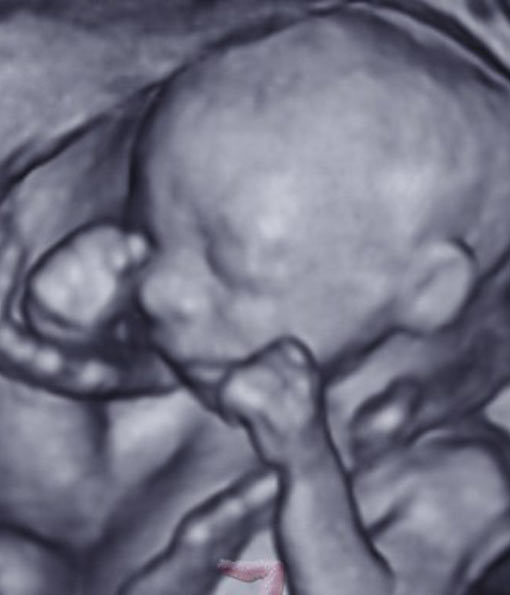
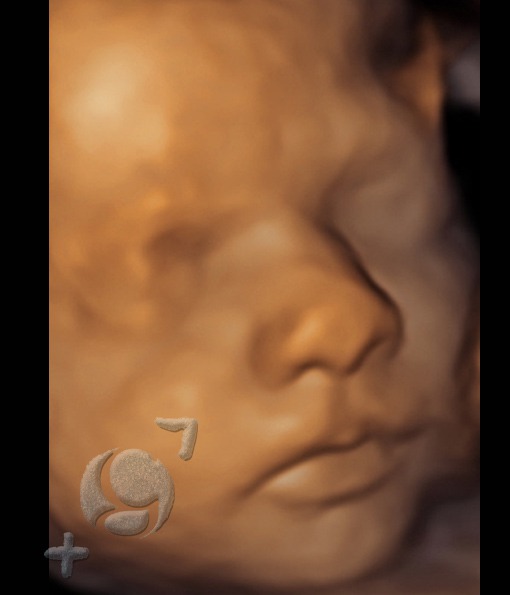
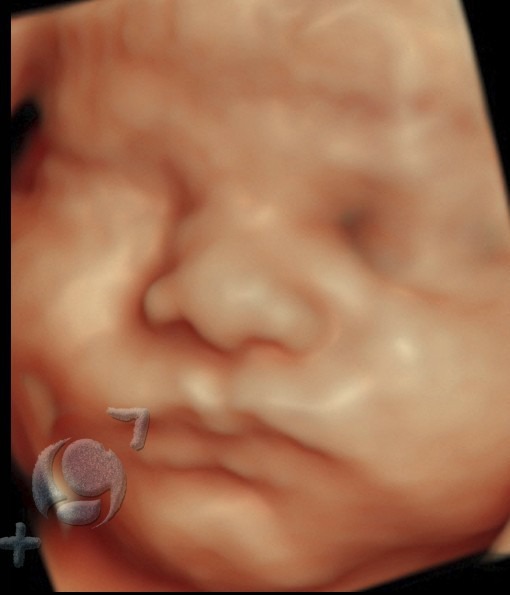
No siempre podremos visualizar en 3D-4D la cara de su bebé.
Existen varias razones que pueden impedir ver con claridad la cara fetal, como por ejemplo:
- la posición del bebé durante la ecografía.
- la cantidad de líquido amniótico
- el grosor del panículo adiposo materno (obesidad).
- en embarazos gemelares suele ser bastante dificil visualizar en 3D-4D las caras de los dos gemelos.
Evidentemente, cuanta mayor experiencia tenga el médico que realiza la ecografía y mejor resolución tenga el aparato de ecografía empleado, más probable será obtener imágenes aceptables en 3D-4D.
En este sentido, tenemos gran experiencia con la ecografía 3D-4D, ya que fuimos los primeros en introducir esta tecnología 3D-4D en Andalucía. Además, siempre hemos dispuesto de los equipos más avanzados en cada momento, para ofrecer a nuestras pacientes la última tecnología.
Pues bien, a pesar de todo, en algunos casos, no podremos obtener imágenes adecuadas de la cara del bebé por los diferentes motivos que hemos expuesto anteriormente.
En estos casos, en los que no obtengamos imágenes aceptables en 3D-4D en los centros de Málaga y Algeciras, sólo deberá abonar el precio de la ecografía 2D de Alta Resolución (que es la que le hemos realizado para conocer el estado de salud de su bebé), y no le cobraremos el suplemento de la 3D.
Si el médico que realiza la ecografía en Málaga o Algeciras, considera que el motivo de que no se haya visto bien en 3D puede cambiar en unos dias, le invitaremos a volver a venir en unos dias para reintentar la exploración en 3D-4D.
En este reintento, ya sólo haremos ecografía 3D-4D, ya que la de Alta Resolución en 2D se hizo pocos dias atrás. Si en este reintento se consiguen imágenes aceptables en 3D-4D, entonces Vd. abonará sólo el suplemento de la 3D-4D que no se le cobró en la primera visita.
Si el reintento vuelve a ser infructuoso y no conseguimos imágenes aceptables en 3D-4D, entonces no se le cobrará nada por ese reintento.
Así pues, en nuestros centros de Málaga y Algeciras, la paciente sólo abonará el precio de la 3D-4D cuando se consigan imágenes aceptables. En caso de que no consigamos imagenes 3D-4D aceptables, ni en la primera visita ni en el reintento, sólo habrá abonado el precio de la ecografía 2D de Alta Resolución que hicimos en la primera visita .
Precio de la ecografía 3D
En todos nuestros centros, la ecografia 3D-4D, suele acompañar a la ecografía 2D de Alta Resolución que es la realmente útil para comprobar el estado de salud de su bebé.
En nuestros centros de Málaga y Algeciras, esta ecografía 3D se cobrará como un suplemento adicional a la ecografía 2D de Alta Resolución.
Este suplemento, sólo se cobrará si se obtienen imagénes buenas o aceptables. ( ver más sobre la calidad de imégenes obtenidas).
En caso de que las imagenes 3D obtenidas no tengan la calidad suficiente ( puede ver aquí los criterios de clasificación de imagenes 3D), no se le cobrará el suplemento de la 3D y únicamente deberá abonar los honorarios de la ecografía 2D de Alta Resolución.
En el centro de Granada , la ecográfía 3D va incluida en el precio de la Ecografía 2D de Alta Resolución ( que por este motivo tiene un precio mayor en Granada)
Si lo desea, podemos limitarnos a realizar una ecografía 3D aislada ( llamada 3D “emocional”) sin finalidad diagnóstica, en la que únicamente nos limitaremos a obtener imágenes 3D de su bebé.
Lo más importante de la ecografia 3D/4D que realizamos en nuestros centros, es el detenido estudio de toda la anatomía fetal en busca de enfermedades congénitas.
Tambien es muy importante comprobar eladecuado crecimiento fetal, así como evaluar la circulación sanguínea materno-fetal, cantidad de líquido amniótico y situación y aspecto de la placenta.
Todos estos objetivos , los comprobamos con la ecografía 2D de Alta Resolución que siempre acompaña a nuestras ecografías 3D/4D y quedan recogidos en el oportuno Informe médico escrito y firmado por el médico especialista en medicina fetal y diagnóstico prenatal, que ha realizado la exploración ecográfica.

Aunque este informe médico es lo más importante, somos conscientes del gran valor emotivo que tienen las imágenes 3D-4D para los futuros padres y sus familiares.
Por ello, en todas las ecografías 3D-4D que realizamos, obsequiamos a los futuros padres con una serie de artículos que les permitirá conservar un bonito recuerdo de esta ecografía y poder, así, compartir ese momento con su familia y amistades.
A la sala de ecografía, podrán pasar hasta tres acompañantes (incluyendo niños), además de usted.
Debe tener en cuenta que, durante la ecografía, puede que necesitemos hacerle ciertas preguntas relativas a sus antecedentes médicos.
Por ello, antes de pasar a la sala de ecografía, le solicitaremos su autorización por escrito, para hacerle las preguntas que consideremos oportunas, en presencia de los acompañantes que usted haya autorizado a que pasen a la sala.
Vd, decidirá quienes pasan o no a la sala de ecografía.
Nosotros, asumimos que si alguien pasa con Vd. a la sala de ecografía, es porque a Vd. no le importa que, en su presencia, le hagamos preguntas relativas a su gestación actual o a sus antecedentes médicos.
Sí. Si Vd. lo solicita y firma el oportuno consentimiento, podemos realizar la llamada “ecografía emocional en 3D”, en la que nos limitaremos, exclusivamente, a obtener imágenes 3D-4D de su bebé, pero en la que no realizaremos ningún tipo de estudio relativo a la salud de su bebé o ausencia de enfermedades congénitas, ya que para ello necesitamos combinar la 3D con la ecografía 2D de Alta Resolución.
Tras 25 años de experiencia en ecografía tridimensional, hemos comprobado que cuando una paciente acude a nuestro centro para “hacerse la eco 3D”, en el 21 % de las ocasiones ( 1 de cada 5 ), encontramos problemas que no habían sido detectados en las ecografías que se le habían realizado anteriormente en otros centros.
De este 21 %, la mitad de los hallazgos anormales corresponden a alteraciones en el crecimiento fetal, y la otra mitad, son malformaciones de diversa importancia, que no habían sido detectadas antes y que también hubiésemos pasado por alto nosotros, si sólo nos hubiésemos limitado a hacer la 3D-4D.
En nuestros centros, podemos realizarle una Ecografia 3D-4D EMOCIONAL en las mejores condiciones económicas, tecnológicas y profesionales.
Nuestra tarifa de ecografía “emocional” es única e incluye todo. No tenemos engañosos “packs” en los que cualquier cosa adicional ( DVD, fotos, ) es considerada un extra por el que debe pagar una cantidad adicional.
Disponemos de los más avanzados equipos de ecografía que permiten obtener las imágenes de mayor calidad y resolución disponibles actualmente.
Además, en nuestros centros de Málaga y Algeciras, a diferencia de los mencionados, nuestra ecografía la realiza un médico experto.
Sin embargo, le recomendamos que no se quede sólo con la “emoción” de ver a su bebé en 3D-4D.
Con un pequeño coste adicional puede Vd. además, sentir la tranquilidad y satisfacción de que un médico experto ha realizado un exhaustivo estudio de su bebe para comprobar su estado de salud y desarrollo.
Así pues, resulta muy aconsejable que solicite Vd. la ecografía 3D-4D COMPLETA en la que combinamos imágenes 3D-4D con un detallado estudio con ecografía 2D de Alta Resolución. De esta forma, conseguirá combinar emoción y tranquilidad elevando así la satisfacción por una experiencia que nos esforzaremos en que sea inolvidable.
Lamentablemente, no siempre.
Existen múltiples factores que van a condicionar el aspecto final de las imágenes 3D obtenidas, como la posición del bebé durante la exploración, la cantidad de líquido amniótico, la existencia o no de obesidad en la madre, etc.
Por ello, a pesar de nuestra amplia experiencia y la alta calidad de los aparatos de ecografía que utilizamos, no siempre conseguiremos imágenes tan bonitas como nos hubiese gustado.
Entendemos que es dificil establecer criterios para valorar la calidad de las imagenes 3D, ya que influye mucho el gusto personal de quien las juzgue.
Criterios para evaluar la calidad de las imagenes 3D obtenidas
Para que Vd., pueda hacerse una idea del criterio que seguimos en nuestros centros, para clasificar la calidad de las imágenes 3D, podríamos establecer tres categorías:
Buenas
Aceptables
Malas o inadmisibles
A continuación puede ver algunos ejemplos de imagenes agrupadas en estas 3 categorias
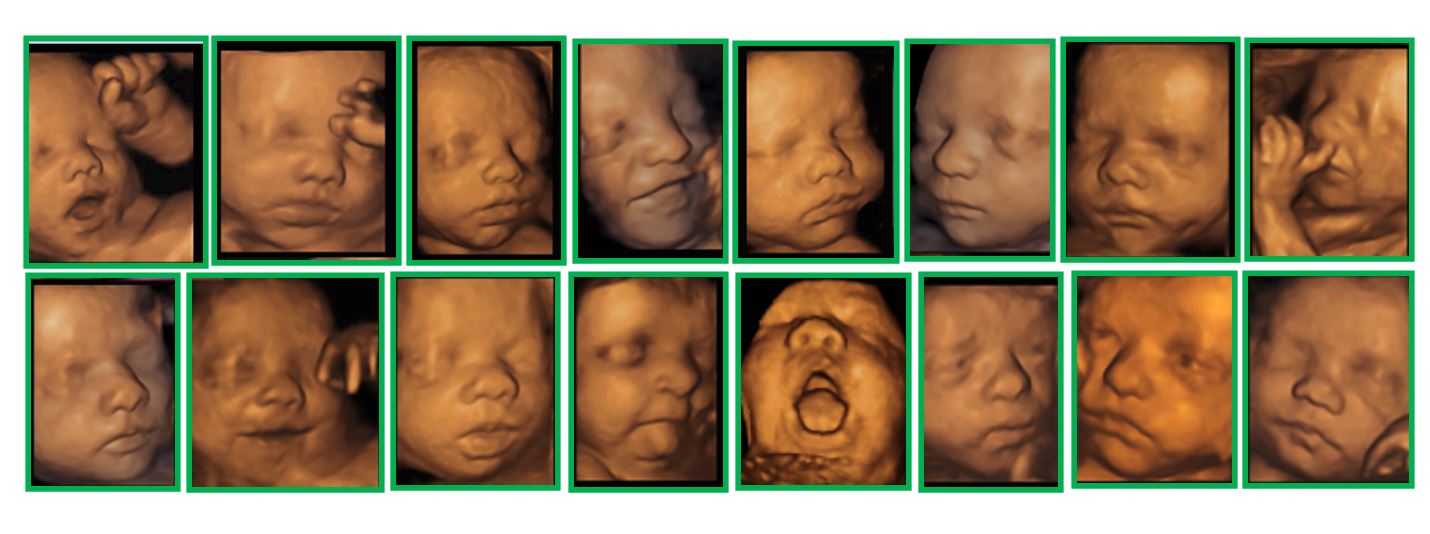
Ejemplos de imágenes BUENAS
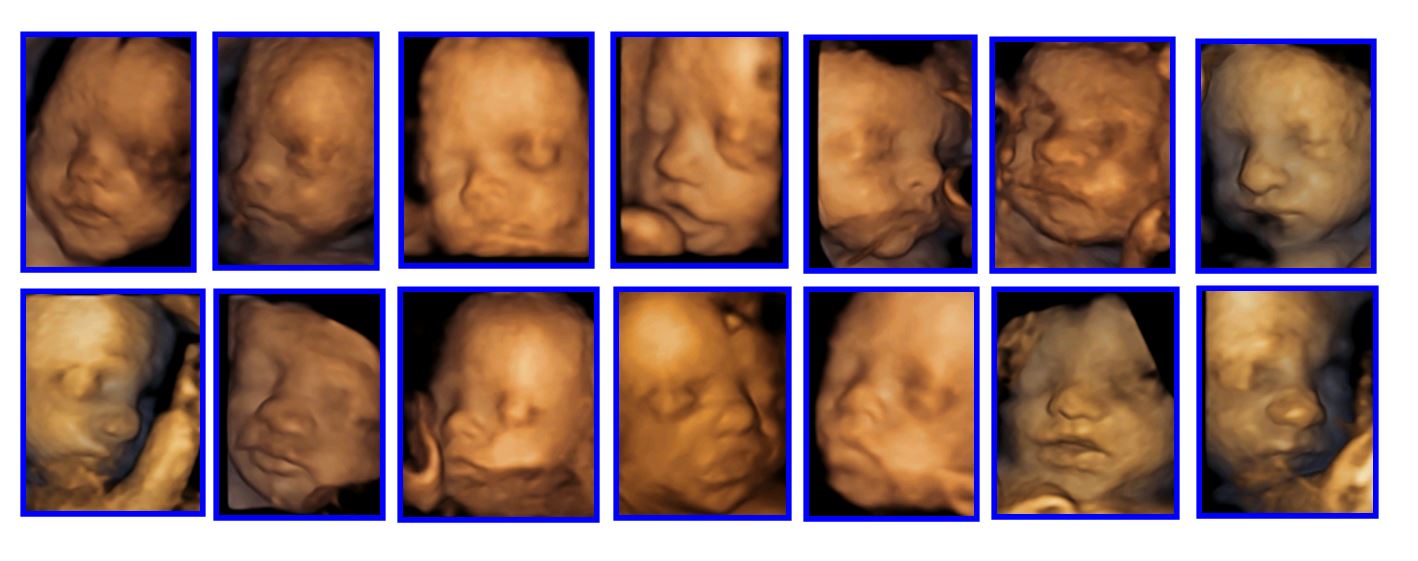
Ejemplos de imágenes ACEPTABLES
Ejemplos de imágenes INADMISIBLES
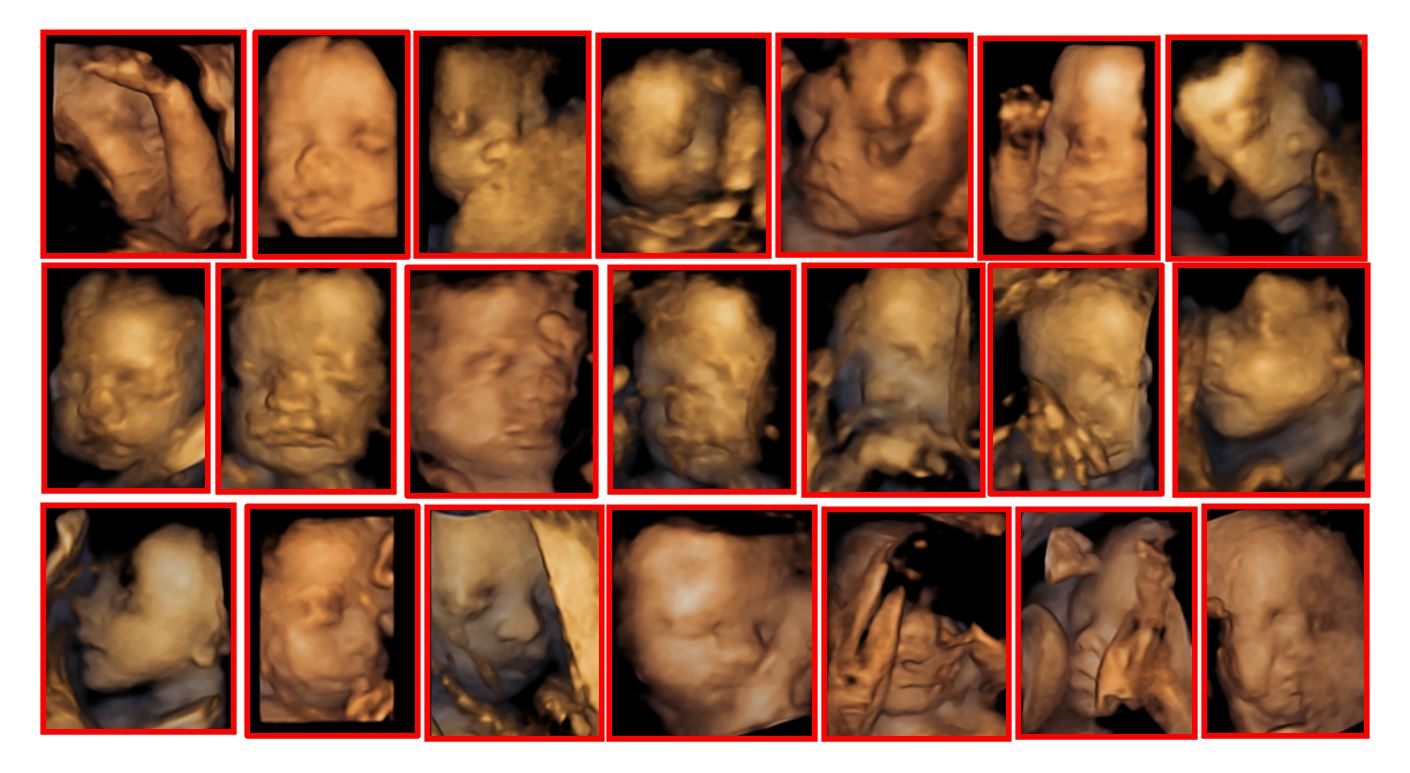
En nuestros centros, sólo consideramos realizada la 3D, cuando algunas de las imágenes obtenidas están dentro de lo que acabamos de describir como BUENAS o al menos como ACEPTABLES.
Si no se ha podido obtener ninguna imagen buena o aceptable y todas las imágenes obtenidas son del tipo que consideramos INADMISIBLE, entonces consideramos que la 3D no ha sido adecuada y por lo tanto no cobraremos el suplemento de la 3D y la paciente sólo deberá abonar la ecografía 2D de Alta Resolución, que siempre realizamos junto a la 3D para valorar el estado de salud del bebé.
Es muy importante realizar esta ecografía en un periodo muy concreto de la gestación: entre la semana 11 y la semana 13 + 6 dias ( casi la semana 14).
El motivo de tener que hacerla en este intervalo concreto se debe a que los datos que tenemos que obtener en esta ecografía luego los debemos trasladar a unas curvas de referencia de valores normales y anormales, para ver si en ese embarazo concreto las medidas están dentro de la normalidad o no. Pues bien, los algoritmos o fórmulas que empleamos hoy en día para establecer si una medida es anormal se basan en curvas de referencia realizadas para ese intervalo ( entre la semana 11 y la semana 13 + 6 días) .
Si ya ha asistido a algún control ecográfico previo, su médico le habrá informado de la edad gestacional en la que se encuentra, así le resultará fácil estimar cúando hacerse esta ecografía de marcadores.
En general, la edad gestacional suele coincidir, aunque no siempre, con las semanas transcurridas desde el primer día de la última menstruación o F.U.R. (Fecha de Última Regla), de forma que con esta fecha de última menstruación ya podemos tener una idea aproximada de la edad gestacional.
Sin embargo, y teniendo en cuenta que, a veces, la mujer puede tener ciclos menstruales irregulares, o bien en la última ovulación existió un adelanto o retraso sobre lo habitual, es mucho más correcto no fiarse de la F.U.R. para calcular la edad gestacional, sino hacer este cálculo en base a las medidas obtenidas por ecografía, que nos dirán, de forma mucho mas exacta, la edad gestacional de ese embarazo.
Por esta razón, resulta altamente recomendable hacer una ecografía, lo antes posible durante el embarazo para “datar” ( calcular la edad gestacional) con precisión ese embarazo y, a partir de ahí, poder establecer el correcto calendario de visitas y controles que se le deben practicar a esa paciente a lo largo de toda la gestación.
Siempre que sea posible, se llevará a cabo por vía transabdominal, osea, colocando el transductor ecográfico sobre la “barriga” de la gestante.
Cuando por determinadas circunstancias, como obesidad materna o mala transmisión de ultrasonidos por la piel de la paciente, no se obtenga una imagen de suficiente calidad por vía transabdominal, nos veremos obligados a realizar esta ecografía por vía transvaginal, que permitirá obtener imágenes de mayor nitidez.
Conviene resaltar que la ecografía transvaginal es indolora para la paciente e innocua para el feto. Es importante insistir en este aspecto ya que existe bastante mala información al respecto y hay quien piensa, erróneamente, que esta ecografía puede suponer algún tipo de riesgo para el embarazo.
¡NO! Al no ser una técnica invasiva, no supone ningún riesgo para el embarazo, ni cuando la realizamos por vía abdominal ( la mayoría de las veces) ni cuando tenemos que llevarla a cabo por vía vaginal.
No requiere ninguna preparación especial y no es necesario el ayuno.
Dos o tres dias antes de venir, conviene que no se ponga crema hidratante en el abdomen, para que no interfiera con la transmisión de ultrasonidos.
Con respecto a la conveniencia o no de venir con la vejiga llena ( “ganas de orinar”), con los equipos que disponemos no es necesario venir con la vejiga urinaria muy llena ( muchas “ganas de orinar”). Así pues, no es necesario que venga con ganas de orinar. Si por el motivo que fuese, necesitáramos que tuviese la vejiga más llena, podrá beber agua en nuestro centro y esperar un rato a llenar de esta forma la vejiga.
SI … y NO! Esta ecografía , por sí misma, es una prueba diagnóstica de alto valor, para detectar, no sólo marcadores o signos de sospecha de anomalías cromosómicas, sino que, además, permite diagnosticar muchas otras malformaciones o problemas en el primer trimestre de la gestación.
Cuando, además de esta ecografía, realizamos un análisis en sangre materna para determinar unas sustancias relacionadas con el S. de Down, entonces es cuando hablamos de screening combinado de primer trimestre para el cálculo de riesgo de Síndorme de Down. Y se llama combinado precisamente porque combina los hallazgos de la ecografía con los de la analítica de sangre.
Para información adicional, le animamos a que visite la página en la que explicamos más ampliamente el screening combinado de primer trimestre y también la página en la que explicamos el Test Prenatal No Invasivo en sangre materna para descartar el S. de Down y otras anomalías cromosómicas.
Conviene insistir en que esta ecografía de marcadores, no tiene porqué realizarse siempre en combinación con la analítica sino que puede llevarse a cabo de forma independiente con alto valor diagnóstico.
Sí. Aunque no se realice el cálculo de riesgo descrito en la página de screening combinado , porque se haya optado, tal como solemos aconsejar, por efectuar el Test Prenatal No Invasivo por su mayor fiabilidad, esto no invalida la gran utilidad de la llamada ecografía de marcadores.
Efectivamente, algunos de estos marcadores o hallazgos ecográficos detectables entre las semanas 11 y 13, no son sólo muy útiles para sospechar enfermedades cromosómicas, sino que además se suelen asociar con otro tipo de enfermedades o malformaciones en el feto, fundamentalmente cardíacas.
Por ello, la llamada “ecografía de marcadores”, sigue teniendo gran utilidad para detectar signos ecográficos que nos indiquen la posibilidad de ciertas enfermedades fetales, además de las anomalías cromosómicas.
Si sólo hablamos del Síndrome de Down, con mucha diferencia, el TPNI es mucho más fiable y eficaz que el screening combinado de primer trimestre, evitando realizar muchas amniocentesis o biopsias coriales innecesarias. Además, o supone ningún riesgo para el embarazo y evita la alarma y ansiedad que genera el screening de primer trimestre.
Sin embargo, cuando hacemos una ecografía de marcadores en primer trimestre, no sólo estamos interesados en detectar el Síndrome de Down sino que además, la ecografía nos permite detectar precozmente algunas malformaciones que no podríamos detectar con la analítica sangínea.
Por ello, debemos considerar ambos métodos ( Ecografia y Analítica en sangre ) como complementarios y no excluyentes, puesto que cada uno tiene sus ventajas que vienen a salvar las limitaciones del otro.
Preguntas sobre el T.P.N.I. en sangre materna para descartar el S. de Down
Es uno de los mayores avances científicos de los últimos años en el diagnóstico prenatal de anomalías cromosómicas.
Permite descartar , con muy alta fiabilidad, la presencia de síndrome de Down en el feto, mediante un análisis de la sangre de la madre, sin riesgo para el embarazo ya que no es una técnica invasiva.
Es decir, no “invadimos la gestación” sino que lo único que necesitamos es una muestra de sangre materna.
Se puede realizar en cualquier momento a partir de la semana 10 de la gestación. Los resultados estarán disponibles de 4 a 6 dias laborables.
Este amplio margen de tiempo para poder realizar el TPNI, es otra de las grandes ventajas con respecto al screening combinado de primer trimestre que únicamente puede llevarse a cabo en un periodo muy concreto de gestación ( entre las semanas 11 y 13)
Si el análisis resultase NEGATIVO, permite EXCLUIR, con alta fiabilidad, el Síndrome de Down y por lo tanto la paciente no necesita hacer ninguna otra prueba y puede quedarse tranquila de que su bebé NO tiene este síndrome.
Si el análisis resultase, desgraciadamente, POSITIVO, existen MUY ALTAS POSIBILIDADES de que ese bebé padezca el Síndrome de Down. Sin embargo, en estos casos positivos, se recomienda confirmar el resultado mediante una biopsia corial o una amniocentesis, antes de tomar ninguna decisión con respecto a continuar o no la gestación.
NO. Esta es su principal ventaja: al no ser una técnica invasiva, no supone ningún riesgo para el embarazo.
Aunque, por el momento, se considera un test de screening y NO de diagnóstico, su fiabilidad es muy alta, muy por encima del screening combinado de primer trimestre.
Esta indicado en todas las gestantes que quieran descartar, con alta fiabilidad, el síndrome de Down en su bebé y que puedan permitírselo economicamente .
Al no suponer ningún riesgo para el embarazo, en el caso de que los futuros padres quieran descartar que su bebé padezca el síndrome de Down, la única razón para no realizarlo sería su coste económico ya que, de momento, no está incluido en el sistema sanitario público.
No requiere ninguna preparación y no es necesario el ayuno. De hecho, recomendamos que cuando vengan a que le extraigamos la muestra de sangre hayan comido ( desayunado o almorzado ) antes.
NO! Son completamente diferentes, aunque ambos se utilizan para estudiar la posibilidad de que el bebé presente una anomalía cromosómica como el Sindrome de Down ( Trisomía 21).
El screening combinado de primer trimestre es algo que llevamos haciendo desde hace más de 15 años y era la única forma que teníamos de seleccionar aquellos embarazos con mayor riesgo de S. de Down.
En manos expertas ( con alta cualificación para realizar el estudio ecográfico que se combina con la analítica materna ) permite detectar hasta el 90 % de los casos de síndrome de Down. Sin embargo, conviene saber que para alcanzar estos buenos resultados necesitaremos realizar muchas técnicas invasivas ( amniocentesis o biopsia corial) que en la mayoría de las ocasiones demuestran unos cromosomas normales con el consiguiente riesgo de perder la gestación ( por tener que “invadir” la gestación con una aguja para obtener la muestra de líquido amniótico o placenta) y la no menos importante ansiedad de los padres hasta la obtención de resultados.
Desde el año 2013 disponemos del llamado TPNI ( Test Prenatal No Invasivo) en sangre materna que permite descartar la presencia de síndrome de Down, con una altísima fiabilidad, sin necesidad de hacer ninguna técnica invasiva ( ni amniocentesis, ni biopsia corial) y por lo tanto sin necesidad de someter el embarazo a ningún riesgo.
Actualmente, el TPNI está considerado un test de “screening” y NO de diagnóstico. Por eso, sus resultados se expresan, de momento, también en términos de probabilidad. Se trata de uno de los más importantes avances en el campo del diagnóstico prenatal de anomalías cromosómicas de las últimas décadas y su único inconveniente es el elevado coste económico. Este coste se ha ido reduciendo considerablemente desde que se comercializó en 2013 y la previsión es que siga bajando su coste hasta llegar a un coste bajo, asumible por cualquier gestante o por el propio sistema sanitario público.
Si lo desea, puede ampliar la información relativa al TPNI aqui.
La ventaja fundamental sería su gran fiabilidad ( muy superior a la del screening combinado de primer trimestre ) que permite descartar el síndrome de Down o las Trisomías 13 y 18 en el feto, sin necesidad de someterse al riesgo de pérdida de la gestación que conllevan los procedimientos invasivos ( amniocentesis o biopsia corial).
Por ello, salvo que la cuestión económica sea importante en la decisión, en principio sería más aconsejable optar por el Test Prenatal No Invasivo por su mayor fiabilidad para descartar el Síndrome de Down y las Trisomías 13 y 18 con respecto al screening combinado o cálculo de riesgo .
Con mucha diferencia, el TPNI es mucho más fiable y eficaz que el screening combinado de primer trimestre, evitando realizar muchas amniocentesis o biopsias coriales innecesarias.
Además, no supone ningún riesgo para el embarazo y evita la alarma y ansiedad que genera el screening de primer trimestre.
Insistimos en que su único inconveniente es el coste económico. En los próximos años, su coste se reducirá considerablemente hasta llegar a un coste similar al del screening combinado. En ese momento, dejará de realizarse el screening combinado que hemos venido haciendo durante muchos años y en todas las gestaciones que quieran descartar síndrome de Down se realizará, probablemente, un TPNI.
Sí. Aunque no se realice el cálculo de riesgo descrito en esta página, porque se haya optado, tal como acabamos de aconsejar, por efectuar el Test Prenatal No Invasivo por su mayor fiabilidad, esto no invalida la gran utilidad de la llamada “ecografía de marcadores“.
Efectivamente, algunos de estos marcadores o hallazgos ecográficos detectables entre las semanas 11 y 13, no son sólo muy útiles para sospechar enfermedades cromosómicas, sino que además se suelen asociar con otro tipo de enfermedades o malformaciones en el feto, fundamentalmente cardiacas.
Por ello, la llamada “ecografía de marcadores” sigue teniendo gran utilidad para detectar signos ecográficos que nos indiquen la posibilidad de ciertas enfermedades fetales además de las anomalías cromosómicas.
Preguntas sobre el screening combinado de primer trimestre para el cálculo del riesgo de S. de Down
Es una prueba que valora el riesgo de síndrome de Down, combinando los datos clínicos de cada paciente, los datos obtenidos mediante una ecografía de alta resolución y un analisis de sangre materna.
Los datos clínicos son fundamentalmente la edad de la madre, junto con otras factores (el peso, el hábito tabáquico, padecer diabetes, ser una gestación múltiple, los antecedentes de síndrome de Down previo, etc.)
La ecografía de alta resolución identifica los llamados “marcadores” que son signos ecográficos sospechosos cuya presencia aumenta el riesgo de síndrome de Down u otros problemas cromosómicos o malformativos, pero que no son hallazgos anormales en sí mismos.
Existen varios marcadores. El más importante y efectivo es la medición de la translucencia nucal (el grosor de la nuca del feto). Hay otros marcadores útiles que conviene estudiar en esa ecografía, como el ductus venoso, la presencia de hueso nasal, la presencia de regurgitación en la válvula tricúspide del corazón, etc.
El análisis de sangre materna determina diferentes proteínas placentarias y fetales ( Beta HCG y PAPP-A ) cuyos niveles se relacionan con el riesgo de síndrome de Down.
NO se debe confundir el análisis de sangre que realizamos en la madre para el cálculo del riesgo de Síndorme de Down, con el llamado TPNI ( Test Prenatal No Invasivo ) en sangre materna. Ambos tipos de análisis de sangre van encaminados a determinar las posibilidades de que el bebé padezca un síndrome de Down, sin embargo su eficacia para determinar esta enfermedad es muy distinta entre ambos análisis, al igual que también es muy diferente su coste económico.
En este apartado nos estamos refiriendo al análisis de sangre materna para determinar la BetaHCG y la PAPP-A cuyo resultado debe combinarse con el resultado de la ecografía y los datos clínicos de la paciente para calcular, introduciendo todos estos datos en el ordenador, el riesgo teórico de síndrome de Down en ese embarazo.
Una vez realizado el cálculo, se le proporciona a la paciente un informe sobre el riesgo obtenido, expresando en un porcentaje teórico.
Ante un riesgo elevado, una de las alternativas sería llevar a cabo una técnica invasiva de diagnóstico prenatal (amniocentesis o biopsia corial).
Otra alternativa, en el caso de que la paciente no quiera asumir el riesgo que conllevan las técnicas invasivas (amniocentesis o biopsia corial) , podría ser realizar el llamado TPNI ( Test Prenatal No Invasivo ) , mediante análisis en sangre materna y sin riesgo para el feto, para descartar la existencia de un Síndrome de Down o de las Trisomías 13 y 18.
Al no ser una técnica invasiva, no supone ningún riesgo para el embarazo.
Pero por otra parte, se trata de una cálculo de riesgo teórico, de modo que NO constituye un diagnóstico, sólo una estimación de probabilidad.
Esta indicado en todas las gestantes que no tengan factores de riesgo elevado de síndrome de Down y que por los motivos que sean (fundamentalmente económicos) no quieran optar por realizar el Test Prenatal No Invasivo .
También puede solicitarse en pacientes de alto riesgo de síndrome de Down que rehúsan realizar una técnica invasiva de diagnóstico prenatal y que por los motivos que sean ( fundamentalmente económicos) no quieran optar por realizar el Test Prenatal No Invasivo.
No requiere ninguna preparación y no es necesario el ayuno.
NO! Son completamente diferentes, aunque ambos se utilizan para estudiar la posibilidad de que el bebé presente una anomalía cromosómica como el Sindrome de Down ( Trisomía 21).
El screening combinado de primer trimestre ( que estamos describiendo en esta página) es algo que llevamos haciendo desde hace más de 15 años y era la única forma que teníamos de seleccionar aquellos embarazos con mayor riesgo de S. de Down.
En manos expertas ( con alta cualificación para realizar el estudio ecográfico que se combina con la analítica materna ) permite detectar hasta el 90 % de los casos de síndrome de Down. Sin embargo, conviene saber que para alcanzar estos buenos resultados necesitaremos realizar muchas técnicas invasivas ( amniocentesis o biopsia corial) que en la mayoría de las ocasiones demuestran unos cromosomas normales con el consiguiente riesgo de perder la gestación ( por tener que “invadir” la gestación con una aguja para obtener la muestra de líquido amniótico o placenta) y la no menos importante ansiedad de los padres hasta la obtención de resultados.
Por otro lado, desde el año 2013 disponemos del llamado TPNI ( Test Prenatal No Invasivo) en sangre materna que permite descartar la presencia de síndrome de Down, con una altísima fiabilidad, sin necesidad de hacer ninguna técnica invasiva ( ni amniocentesis, ni biopsia corial) y por lo tanto sin necesidad de someter el embarazo a ningún riesgo.
Actualmente, el TPNI está considerado un test de “screening” y NO de diagnóstico. Por eso, sus resultados se expresan, de momento, también en términos de probabilidad. Se trata de uno de los más importantes avances en el campo del diagnóstico prenatal de anomalías cromosómicas de las últimas décadas y su único inconveniente es el elevado coste económico. Este coste se ha ido reduciendo considerablemente desde que se comercializó en 2013 y la previsión es que siga bajando su coste hasta llegar a un coste bajo, asumible por cualquier gestante o por el propio sistema sanitario público.
Si lo desea, puede ampliar la información relativa al TPNI aqui.
La ventaja fundamental sería su bajo coste económico puesto que el Screning o Cálculo de riesgo de primer trimestre ( mediante analítica y ecografía de marcadores ) tiene un coste considerablemente menor al del Test Prenatal No Invasivo en sangre materna.
Sin embargo,como ya se explica en la página correspondiente, el Test Prenatal No Invasivo tiene una altísima fiabilidad para descartar la presencia del Síndrome de Down o las Trisomías 13 y 18 en el feto, sin necesidad de someterse al riesgo de pérdida de la gestación que conllevan los procedimientos invasivos ( amniocentesis o biopsia corial).
Por ello, salvo que la cuestión económica sea importante en la decisión, en principio sería más aconsejable optar por el Test Prenatal No Invasivo por su mayor fiabilidad para descartar el Síndrome de Down y las Trisomías 13 y 18 con respecto al screening combinado o cálculo de riesgo descrito en esta página.
Con mucha diferencia, el TPNI es mucho más fiable y eficaz que el screening combinado de primer trimestre, evitando realizar muchas amniocentesis o biopsias coriales innecesarias. Además, no supone ningún riesgo para el embarazo y evita la alarma y ansiedad que genera el screening de primer trimestre.
Insistimos en que su único inconveniente es el coste económico. En los próximos años, su coste se reducirá considerablemente hasta llegar a un coste similar al del screening combinado. En ese momento, dejará de realizarse el screening combinado que hemos venido haciendo durante muchos años y en todas las gestaciones que quieran descartar síndrome de Down se realizará un TPNI.
Sí. Aunque no se realice el cálculo de riesgo descrito en esta página, porque se haya optado, tal como acabamos de aconsejar, por efectuar el Test Prenatal No Invasivo por su mayor fiabilidad, esto no invalida la gran utilidad de la llamada ecografía de marcadores.
Efectivamente, algunos de estos marcadores o hallazgos ecográficos detectables entre las semanas 11 y 13, no son sólo muy útiles para sospechar enfermedades cromosómicas, sino que además se suelen asociar con otro tipo de enfermedades o malformaciones en el feto, fundamentalmente cardiacas.
Por ello, la llamada “ecografía de marcadores” sigue teniendo gran utilidad para detectar signos ecográficos que nos indiquen la posibilidad de ciertas enfermedades fetales además de las anomalías cromosómicas.
Diferencias entre el Test Prenatal No Invasivo ( TPNI) en sangre materna para descartar el S. de Down y el screening combinado de primer trimestre para el cálculo del riesgo de S. de Down
Este es un tema que se presta a confusión entre la población general y por ello creemos importante intentar explicar las principales diferencias entre ambos tests.
Dado sus largos nombres, lo primero que vamos a hacer es “simplificarlos” para agilizar la lectura ( y escritura 🙂 ) de esta página.
Así pues, al Test Prenatal NO Invasivo en sangre materna le llamaremos TPNI a partir de ahora y al Screening Combinado de primer trimestre para el cálculo de riesgo de síndrome de Down le llamaremos simplemente Screening.
Ambos tipos de pruebas se han desarrollado para el mismo objetivo: intentar saber las posibilidades de que el feto presente o padezca un síndrome de Down. Sin embargo, en muchos otros aspectos son pruebas muy diferentes y con muy distinta eficacia y fiabilidad para detectar los casos de Sindrome de Down.
Aún a riesgo de simplificar demasiado, quizás resulte más fácil entender sus diferencias si resumimos diciendo que el Screening es la prueba “antigua” ( que llevamos usando desde hace más de 20 años ) y el TPNI es la prueba “moderna” que tenemos disponible desde 2013 y que ha supuesto un revolucionario avance en medicina fetal.
Diferencias entre el TPNI y el Screening combinado de primer trimestre |
||
|---|---|---|
Test Prenatal No Invasivo |
Screening combinado de primer trimestre |
|
| ¿ Se necesita alguna preparación previa ? | No. No requiere ayuno | No. No requiere ayuno |
| ¿Debo firmar consentimiento informado ? | SI | SI |
| ¿Qué riesgos tiene para el embarazo? | Ninguno | Ninguno |
| ¿Cúando se realiza? | En cualquier momento a partir de la semana 10 | Entre la 11 y la 14 semana |
| ¿ Se necesita hacer ecografía ? | SI. Es fundamental | NO. |
| ¿Cúanto tardan los resultados? * | 3 a 5 dias | 3 a 4 dias |
| ¿Cúal es su principal ventaja ? | Su alta fiabilidad | Menor coste económico |
| ¿ Qué debo hacer si resulta negativo ? | Quedarse tranquila de que su bebé NO tiene S.Down
No es necesario prueba adicional |
En principio es POCO PROBABLE que su bebé tenga S. de Down, pero no hay seguridad al respecto.
Si desea estar segura, tendría que hacerse una técnica invasiva ( amniocentesis o biopsia corial ) o el TPNI |
| ¿ Qué debo hacer si resulta positivo? | Casi seguro que su bebé padece S. de Down, pero antes de tomar ninguna decisión, debería confirmarlo haciéndose una amniocentesis ( sin coste adicional ) | Tiene Vd, mayor riesgo que otras gestantes de que su bebé tenga S. de Down aunque lo más probable es que esté sano.
Sería conveniente aclarar las dudas haciendo una amniocentesis o una biopsia corial. |
Un poco de historia resumida, aderezada con estadística básica:
Desde hace varias décadas, detectar el síndrome de Down en el embarazo ha sido un objetivo de los especialistas en diagnóstico prenatal y medicina fetal.
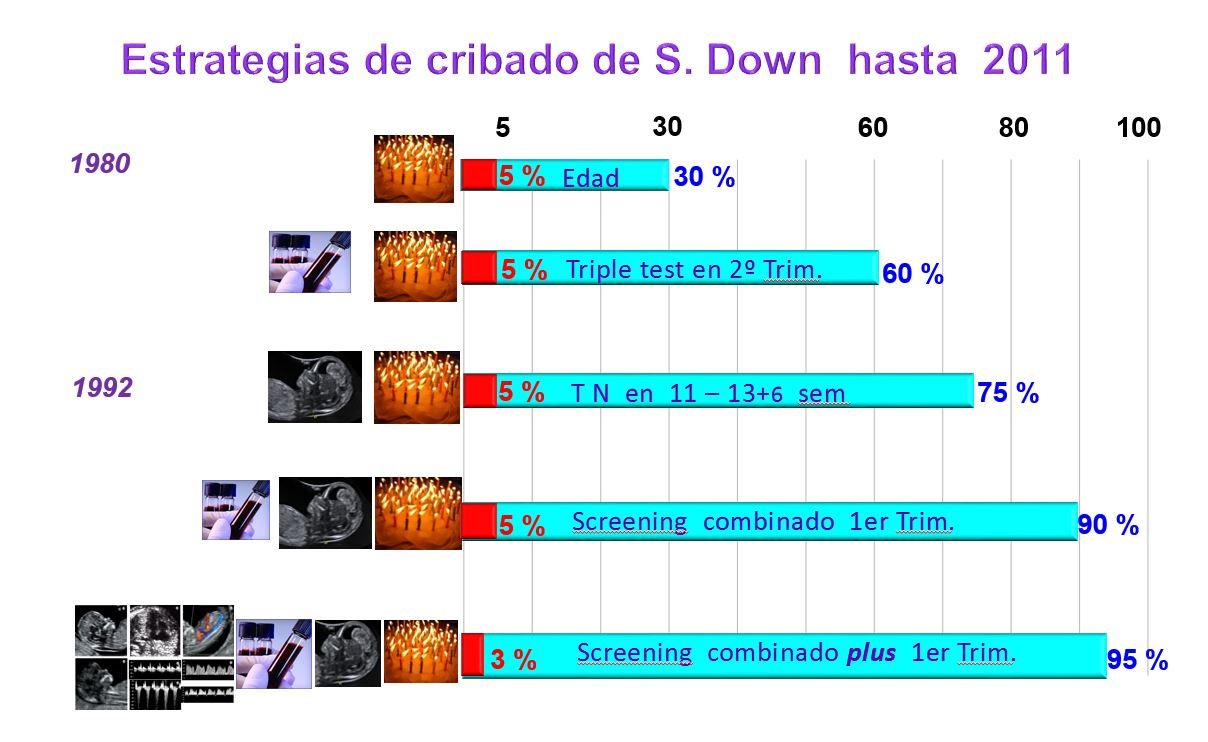
En un principio, en la década de los 80, el único factor que se tenía en cuenta para detectar los casos de riesgo de S.Down era la EDAD de la madre, de forma que a todas aquellas embarazadas de más de 35 años, se les ofrecía realizar una técnica invasiva ( amniocentesis o biopsia corial) para poder saber si su bebé tenía S.Down.
Este enfoque, aún siendo mejor que no hacer nada, presentaba grandes limitaciones y problemas, ya que la edad materna es sólo uno de los muchos factores que elevan el riesgo de S.Down.
Además hay que tener muy presente que el tener un hijo con S. de Down no es patrimonio de las embarazadas de más de 35 años. Muy al contrario. Entre el 65 y el 70% de los bebés con S. de Down nacen cuando sus madres tienen menos de 35 años y este mayoritario grupo de bebés ( 7 de cada 10 ) se quedará sin diagnosticar si sólo empleamos la edad materna como criterio de selección de pacientes a estudiar.
Por eso, la primera estrategia usada hace décadas, la edad materna como único criterio de riesgo y selección de pacientes, tenía unos resultados muy pobres. Su tasa de detección sólo llegaba al 35% de los casos de S. Down y además tenía el gran inconveniente de que nos obligaba a realizar una amniocentesis o biopsia corial a todas las gestantes de más de 35 años con el importante coste económico que suponía y el más importante aún problema de las pérdidas fetales derivadas de utilizar una técnica invasiva con un riesgo de perder el embarazo ( este riesgo actualmente se cifra en aproximadamente un 0,5%).
Es decir, que si empleamos únicamente la edad materna como criterio de selección de embarazos con riesgo de S Down, sólo detectaremos 3 o 4 de cada 10 casos de S. Down con el gran coste económico que supone tener que hacer muchas amniocentesis o biopsias coriales y el grave problema de un gran número ( 1 de cada 200 amniocentesis o biopsias) de pérdidas fetales derivadas de tener que emplear estas técnicas invasivas.
Ante estos pobres resultados, a finales de los ochenta, se añadió a la edad materna la determinación en sangre materna de algunas sustancias que se había comprobado guardaban relación con el síndrome de Down ( alfa-feto-proteina; betaHCG; y estriol ).
Este análisis de sangre se realizaba en el segundo trimestre , a partir de la semana 15 y se denominó “triple test” por las tres sustancias analizadas. Supuso un pequeño avance, ya que se aumentó la tasa de detección hasta el 60% y se redujeron considerablemente el número de técnicas invasivas necesarias, lo que provocó una importante reducción en el número de pérdidas fetales derivadas de tener que hacer una técnica invasiva.
A principios de los 90 el profesor Nicolaides, en Londres, tuvo la genialidad de añadir a esta estrategia un hallazgo ecográfico que guardaba estrecha relación con el S. de Down: el aumento de la traslucencia nucal (TN) o pliegue nucal que ya había sido descrito por la doctora Benacerraf años antes en la ecografía de segundo trimestre. La genialidad del doctor Nicolaides estuvo en adelantar la valoración de este pliegue nucal al primer trimestre ( entre las semanas 11 y 14 de gestación).
Con este nuevo enfoque basado en edad materna y marcadores ecográficos ( es como se llaman a los hallazgos de la ecografía que guardan relación con anomalías cromosómicas fetales) se dió un gran salto. Permitió, no sólo aumentar la tasa de detección hasta un 75% sino que, y este fué el avance más importante, consiguió reducir considerablemente el número de técnicas invasivas necesarias. De esta forma se redujo tanto el coste económico sino, sobre todo, el número de pérdidas fetales derivadas de las técnicas invasivas.
Al poco tiempo, se añadió a la edad materna y NT ( del inglés Nucal Translucency ) la determinación analítica en sangre materna de otras sustancias en el primer trimestre ( BetaHCG libre y PAPP-A) que se demostró eran más eficaces que las usadas anteriormente en el segundo trimestre. Y este fué el origen del llamado Screening Combinado de primer trimestre ( para nosotros, en esta pagina, abreviado como Screening ). Se llamó combinado, porque combina los datos de la ecografía del feto con los datos de la analítica de sangre de la madre.
Con esta estrategia de Screening ( edad materna + NT + analítica ) se llegó a un impresionante 90% de tasa detección y una notable reducción en el número de técnicas invasivas realizadas con el consiguiente descenso en el número de pérdidas fetales derivadas de practicar técnicas innecesarias.
Ahora es el momento de introducir un término estadístico necesario para entender lo que ha supuesto la llegada del TPNI.
En efecto, conviene tener en cuenta que todos los datos y porcentajes que hemos explicado hasta ahora en las diversas estrategias corresponden a una tasa de Falsos Positivos ( FP ) del 5%.
Y ¿qué significa el concepto de Falsos Positivos? Pues bien, la tasa de FP es un dato muy importante que tiene cualquier método de diagnóstico que se use en medicina y que sirve para entender cómo de bueno o fiable es un test o análisis. Representa el porcentaje de casos en los que el test haya resultado positivo ( es decir que según el test SI existe la enfermedad que se trata de buscar) y sin embargo luego se haya demostrado que en realidad era negativo ( es decir, NO existe la enfermedad) y por lo tanto el Test ha atribuido, falsamente, la condición de enfermo a un individuo sano.
Simplificando de nuevo. Lo “ideal” en un test o análisis sería que su tasa de FP fuese lo más próxima a cero posible. Es decir que cuando el Test dijese que el individuo está enfermo, lo estuviera realmente en todos los casos.
Así pues, una tasa de FP del 5%, que hemos dicho que es la que tienen todas las estrategias comentadas hasta ahora, aún siendo razonable o aceptable, no es, ni mucho menos, espléndida y no es como para “echar cohetes…”, pero… ¡es lo que teníamos hasta hace pocos años y la verdad es que estábamos orgullosos de poder detectar el 90% ( 9 de cada 10 ) de los casos de S de Down.
Para intentar mejorar un poco más esta estrategia de screening, el profesor Nicolaides propuso, en la primera década del presente siglo, investigar no sólo el NT ( pliegue nucal ) sino añadir algunos marcadores adicionales, llamados de segunda linea, para de esta forma aumentar la precisión del cálculo al incorporar más elementos. Lo cierto es que el uso de estos marcadores adicionales sólo estaría recomendado en ciertos casos propuestos por el profesor Nicolaides pero cuya descripción detallada excede con mucho el fin meramente divulgativo de estas lineas.
De esta forma, llegamos a los primeros años de la segunda década de este siglo con un Screening Plus ( “plus” por lo de haber añadido más marcadores) con unas, para aquellos años, impresionantes cifras de un 95% de tasa de detección y con una notable reducción de la tasa de Falsos Positivos ( FP) que bajó de un 5% a un 3%.
Sin embargo tuvimos que esperar hasta el año 2013 para asistir a una auténtica revolución en este campo con la comercialización del llamado ( ha pasado por diversos nombres) Test Prenatal No Invasivo en sangre materna.
Este ha sido uno de los mayores avances en el diagnóstico de síndrome de Down de las últimas décadas. Ha supuesto un completo cambio conceptual. Hemos pasado de investigar sustancias en sangre materna que indirectamente tenían alguna relación con el S. de Down, a estudiar directamente las partículas de ADN fetal libre circulantes en la sangre de la madre.
Por primera vez, estamos en condiciones de mirar directamente al material genético del feto en la sangre de la madre para ver si tiene o no una determinada anomalía cromosómica..
Este cambio conceptual es el motivo del gigantesco cambio en los datos que ofrece el TPNI, pues permite una tasa de detección del 99,9 % ( prácticamente el 100% ) con una pequeñísima tasa de Falsos Positivos del 0,05 % ( cien veces menor que la del Screening combinado).
El hecho de que la tasa de FP del TPNI no sea cero ( aunque es bajísima ) hace que sea muy recomendable hacer una amniocentesis ( que va incluida en el precio) para confirmar aquellos casos que resulten positivos.
Un poco más de estadística para entender la gran aportación del TPNI.
A estas alturas , en las que ya hemos mencionado conceptos como tasas de detección y tasa de Falsos Positivos, ha llegado el momento de comentar otro concepto estadístico muy útil para valorar la bondad de un test y apreciar sus diferencias con respecto a otros test similares. Se trata del llamado Valor Predictivo Positivo ( VPP ) que vendría a decirnos cúanto de eficaz es un test en predecir la presencia de una enfermedad. O lo que es lo mismo, cuantas veces “acierta” un test cuando dice que un individuo presenta una enfermedad ( test positivo).
Sin entrar en aburridos detalles estadísticos, conviene comentar que el VPP de un test guarda estrecha relación con su tasa de FP ( además de con otros factores, como la prevalencia de la enfermedad, que no interesan ahora ).
Ahora resulta fácil de entender que si el Screening combinado y el TPNI tienen enormes diferencias en sus respectivas tasas de FP ( 3 a 5% en el screening contra un pequeñísimo 0,05% del TPNI) también es de esperar enormes diferencias en sus respectivos VPP.
Y así es. Mientras que el screening combinado tiene ( debido a su alta tasa de FP) un muy bajo VPP del 5%, el TPNI , debido a su bajísima tasa de FP, tiene un VPP muy alto, superior al 90% y aquí es donde estriba la enorme diferencia en la fiabilidad de uno y otro test.
Intentemos verlo con un ejemplo.
Si hiciéramos el screening a todas las mujeres embarazadas detectaríamos el 95 % de los casos con S. de Down. Mientras que si empleásemos el TPNI en todas las gestantes, detectaríamos casi el 100% de los casos de Down.
Así pues, aparentemente, los dos métodos son eficaces para detectar la mayoría de casos ( aunque con el screening, quedarían 5 de cada 100 sin diagnosticar).
La gran diferencia estriba en su VPP . Así en cien gestantes con screening positivo, sólo acertaría en un 5% , lo que supone que a 95 de cada 100 las habremos alarmado innecesariamente ya que su hijo está sano. Y peor aún que esta excesiva alarma es el hecho de que habremos realizado 95 técnicas invasivas innecesarias con el consiguiente riesgo de perder un feto sano por haber hecho, innecesariamente, una técnica invasiva.
Por otro lado, en cada 100 gestantes a las que hagamos el TPNI y resulte positivo, vamos a acertar en el 91 % de los casos lo que supone que únicamente habremos alarmado innecesariamente a 9 de cada 100. Y lo que es más importante casi todas las amniocentesis que hayamos tenido que hacer para confirmar el diagnóstico habrán estado justificadas o sido necesarias.
Sabemos que este “atracón de números y conceptos estadísticos necesita un tiempo de reflexión para entenderse.
En resumen, el TPNI es muy superior al screening combinado para detectar los casos de Síndrome de Down y aunque , de momento, no se considera una prueba diagnostica ( ya que deben confirmarse los casos positivos con una técnica invasiva) tiene una muy alta fiabilidad .
Quedaría por hablar de los conceptos opuestos: Tasa de Falsos Negativos y Valor Predictivo Negativo que vendrían a decirnos como de bueno es un test para acertar en los casos en los que resulte negativo ( y por lo tanto informe de que No existe la enfermedad ). Pues bien, en estos importantes parámetros, muchas veces olvidados al valorar la eficacia de un test, también el TPNI ofrece unos magníficos resultados y es precisamente en esta muy baja tasa de FN y muy alto VPN donde reside una de sus principales ventajas. De esta forma, cuando el TPNI resulta negativo, es practicamente seguro que el feto NO padece S. de Down.
No obstante, conviene aclarar que, como cualquier otro tipo de análisis, la eficacia final del test va a depender mucho de la solvencia y cualificación del laboratorio encargado de analizarlo.
El apetitoso pastel económico que supone para los laboratorios el TPNI, ha ocasionado que en pocos años hayan proliferado multitud de marcas y laboratorios que ofrecen realizarlo. Lamentablemente los niveles de calidad y seriedad no son iguales en todos los laboratorios, como en cualquier otro aspecto de la actividad humana.
Los referidos magníficos datos ( muy bajas tasas de FP y FN y muy altos VPP y VPN) sólo se obtienen en laboratorios con altos niveles de calidad contrastada y certificada.
Podemos concluir que , hoy en día, si una paciente se realiza durante su gestación un TPNI ( Test Prenatal No Invasivo) y resulta negativo se puede quedar muy tranquila de que su bebé no presenta S. de Down y no necesita hacer ninguna prueba adicional. Sin embargo, si, lamentablemente, el TPNI resultase positivo , existen muy altas posibilidades de que su hijo padezca el S. de Down pero resulta muy recomendable comprobarlo mediante una amniocentesis ( sin coste adicional).
El Test Prenatal No Invasivo ( TPNI ) es muy superior al Screening combinado de primer trimestre, para detectar los casos de Síndrome de Down y aunque , de momento, no se considera una prueba diagnostica ( ya que deben confirmarse los casos positivos con una técnica invasiva) tiene una altísima fiabilidad .
El TPNI es altamente fiable para detectar los casos de síndorme de Down , pero sobre todo es altamente fiable para descartar dicho síndrome.
De forma que si una paciente se realiza durante su gestación un TPNI ( Test Prenatal No Invasivo) y resulta negativo se puede quedar muy tranquila de que su bebé no presenta S. de Down y no necesita hacer ninguna prueba adicional.
Sin embargo, si, lamentablemente, el TPNI resultase positivo , existen muy altas posibilidades de que su hijo padezca el S. de Down pero resulta muy recomendable comprobarlo mediante una amniocentesis ( sin coste adicional).
Preguntas sobre la Amniocentesis.
La amniocentesis es una técnica que permite diagnosticar muchas enfermedades fetales mediante el estudio del líquido amniótico que rodea al feto.
Permite diagnosticar anomalías cromosómicas (como por ejemplo el Síndrome de Down) y gran número de enfermedades genéticas, metabólicas o infecciosas.
Cada día podemos diagnosticar un número mayor de enfermedades prenatales.
En aquellas situaciones en las que existan un aumento en el riesgo de enfermedades cromosómicas, genéticas o infecciosas en la gestación.
Será el ginecólogo que controle la gestación de la paciente el que mejor podrá orientarle a este respecto, ya que es quién mejor conoce su caso concreto.
En general, podríamos resumir diciendo que existen algunos factores que condicionan un mayor riesgo de enfermedades cromosómicas, como:
Edad materna superior a los 35 años.
Antecedentes familiares próximos de enfermedades cromosómicas (Síndrome de Down)
Hallazgos anormales en las exploraciones ecográficas (malformaciones ó marcadores)
Riesgo elevado en el screening combinado de primer trimestre.
Resultado positivo del Test Prenatal No invasivo en sangre materna.
Cuando exista alguno de estos factores en la gestación, podría estar indicada la realización de una amniocentesis para el estudio cromosómico fetal.
Sin embargo, debemos insistir en la necesidad de solicitar información a su ginecólogo, o, en su defecto puede consultarnos en la Unidad de Diagnóstico Prenatal del Centro Gutenberg.
Además, existen otras indicaciones para efectuar una amniocentesis durante la gestación como:
Antecedentes familiares de enfermedades metabólicas o genéticas susceptibles de diagnóstico prenatal mediante técnicas de genética molecular (Talasemias, Distrofia muscular de Duchene, etc.).
Sospecha de afectación fetal ante la evidencia de determinadas infecciones maternas (Toxoplasmosis, Rubéola,etc)
Al tener que introducir una fina aguja en la cavidad amniótica, no es una técnica inocua.
Sin embargo, su riesgo, en centros con experiencia, es muy bajo.
En manos expertas, el riesgo de perder la gestación al realizar esta técnica no supera el 1%.
Debido a este pequeño riesgo, no se recomienda realizar una amniocentesis en cualquier gestación sino sólo en aquellos casos en los que el riesgo teórico de anomalías fetales sea mayor que el riesgo de la técnica.
Debe realizarse a partir de la semana 16, ya que si se practica antes de esa semana, el riesgo de la técnica se incrementa considerablemente. (Para realizar un estudio genético en etapas más tempranas de la gestación , disponemos de la biopsia corial que se realiza en la semana 11 – 13 de gestación ).
Si realizamos una amniocentesis después de la semana 20 podríamos sobrepasar el límite que establece la legislación para tomar decisiones en función de su resultado.
Así pues, el momento más adecuado es alrededor de las semana 16.
Se lleva a cabo en nuestra Unidad de Diagnóstico Prenatal, y no se necesite ningún tipo de preparación previa (no hace falta acudir en ayunas).
No duele practicamente nada pues se trata de una inyección.
Posteriormente a la técnica, la paciente no debe realizar nada especial ni tomar ningún tratamiento, salvo guardar reposo relativo durante las siguientes 48 horas.
No requiere ninguna preparación y no es necesario el ayuno.
Podemos realizar diversas técnicas de estudio genético. De entre ellas, las más habituales son :
- la QF-PCR,
- el cariotipo convencional
- y el Array CGH.
La elección de una u otra técnica dependerá en cada caso de varios factores como:
- El motivo o indicación para hacer la amniocentesis
- La existencia o no de anomalías ecográficas en esa gestación
- La necesidad de tener los resultados en breve plazo
- Las posibilidades económicas
En aquellos casos en los que el factor económico sea determinante, optaremos por el cariotipo convencional que es la técnica clásica para estudio de todos los cromosomas y que tiene la ventaja de ser la más económica. Su inconveniente es que requiere hacer previamente un cultivo celular que supone tener que esperar unas tres semanas para obtener el resultado.
Cuando el aspecto económico no sea determinante, podemos realizar otro tipo de estudios, como el Array CGH, que permiten diagnosticar un mayor número de enfermedades ( muchas más de las que podemos detectar con el cariotipo convencional ) y con la ventaja adicional de que el resultado se obtiene mucho antes ( en tan sólo 5 dias ) que con el cariotipo convencional.
Teniendo en cuenta que la diferencia de coste económico entre el cariotipo convencional y el potente Array CGH es cada vez menor, creemos que el poder diagnosticar un muy superior número de enfermedades, junto con el poder disponer mucho antes de los resultados hacen que , en principio, sea más aconsejable optar por el Array CGH en lugar del cariotipo.
En nuestro centro, valoramos cada caso individualmente, para decidir la mejor opción. Teniendo en cuenta la superioridad diagnóstica del Array CGH, tendemos a seguir la siguiente estrategia:
Cuando el motivo de hacer la amniocentesis sea la sospecha de una de las tres trisomías más frecuentes ( Trisomía 21, Trisomía 18 y Trisomia 13) bien por un screening combinado de primer trimestre con alto riesgo para alguna de estas enfermedades, o bien porque el Test Prenatal No Invasivo haya resultado positivo para alguna de ellas, o bien porque en la ecografia se aprecie algún dato que sugiera este tipo de enfermedades, en estos casos aconsejamos hacer inicialmente la llamada QFPCR que incluye el estudio de las 5 anomalías cromosómicas más frecuentes ( que son aquellas que afectan a los cromosomas números 13 ( Síndome de Patau), 18 ( Síndrome de Edwards ) , 21 (Síndrome de Down), X e Y ).
La QFPCR es una técnica rápida y barata que en menos de 5 dias permite confirmar o descartar que exista patología en alguno de estos 5 cromosomas ( 21, 18, 13, X e Y)
Si la QFPCR resulta normal, entonces solicitamos como estudio adicional el Array CGH que, al tener un coste adicional, preferimos reservarlo para aquellos casos en los que técnica más económica (QFPCR) no detecte algunas de las 5 anomalias cromosómicas más frecuentes.
Con esta estrategia, recomendada hoy en día por los principales centros dedicados a la medicina fetal, creemos que se alcanza un razonable equilibrio entre eficacia diagnóstica y coste económico.
Depende la técnica que usemos para llegar al diagnóstico:
- En la QF-PCR, el resultado suele estar disponible en 4 a 5 dias laborables.
- En el Array CGH , el resultado suele estar disponible en 5 a 7 dias laborables.
- En el cariotipo convencional, el resultado suele estar disponible en 18 a 21 dias naturales.
Si lo desea, puede consultar las principales diferencias entre estas técnicas visitando la página dedicada a Técnicas Invasivas.
Como ya hemos comentado en nuestro centro valoramos individualmente cada caso y tendemos a utilizar el Array CGH con mucha frecuencia dada su superioridad diagnóstico frente al cariotipo convencional.
Además, el consenso actual de muchas sociedades científicas es emplear el Array CGH especialmente en los siguientes casos:
- Pacientes con uno o más marcadores ecográficos alterados y que se vayan a someter a un diagnóstico prenatal invasivo. En estos casos, el Array CGH reemplaza al cariotipo fetal.
- Estudio genético en caso de muerte fetal intrauterina o perdida fetal cuando el análisis citogenético sea solicitado. El Array CGH sobre tejido fetal tiene mayor capacidad de detección de anormalidades que el cariotipo.
- Estudio genético posterior al cariotipo fetal con translocaciones cromosómicas aparentemente equilibradas.
- Estudio genético posterior al cariotipo fetal con marcadores cromosómicos o reordenamientos complejos de origen no determinado.
- Validación y/o confirmación de hallazgos no concluyentes obtenidos mediante otras tecnologías como FISH o MLPA.
- Se puede realizar un estudio mediante Array CGH o cariotipo fetal a las pacientes sin marcadores ecográficos alterados y que se vayan a someter a un diagnóstico invasivo.
- Se debe realizar consejo genético antes y después de realizar el estudio genético por personal cualificado indicando los beneficios y limitaciones de este estudio.
Si lo desea, puede ampliar información sobre el Array CGH que realizamos en nuestro centro, aquí.
Lo más correcto, para reducir riesgos, es realizar esta técnica por vía transabdominal o por vía transvaginal, en función de dónde esté localizada la placenta,
Cuando la placenta se localiza en el fondo uterino o en su cara anterior, solemos emplear la técnica transabdominal introduciendo una fina aguja, guiada por ecografía, a través del abdomen materno.
Cuando la placenta se localiza en la cara posterior uterina o sobre el cuello uterino, solemos emplear la técnica transvaginal en la que introducimos una fina pinza, guiada por ecografía, a través del cuello uterino.
En nuestro centro, a diferencia de otros en los que únicamente utilizan una de las dos técnicas descritas, tenemos la posibilidad de realizar la biopsia corial por cualquiera de las dos vías descritas en función de la localización placentaria, lo que permite minimizar sus riesgos.
Apenas resulta dolorosa salvo la molestia de la introducción de la fina aguja.
Se lleva a cabo entre las semanas 11 y 14 de gestación, lo que supone una apreciable diferencia con respecto a la amniocentesis (que se realiza a partir de la semana 16).
Se lleva a cabo en nuestra Unidad de medicina fetal, y no hace falta acudir en ayunas.
La única preparación previa que se requiere, cuando vayamos a emplear la vía transvaginal, es acudir con la vejiga de la orina llena y para ello se recomienda beber una moderada cantidad de agua una hora nates del procedimiento.
Posteriormente a la técnica, la paciente no debe realizar nada especial ni tomar ningún tratamiento, salvo guardar reposo relativo y abstenerse de relaciones sexuales durante las siguientes 48 horas.
En las gestantes de alto riesgo de anomalías cromosómicas o genéticas.
Será el ginecólogo que controle la gestación de la paciente el que mejor podrá orientarle a este respecto, ya que es quién mejor conoce su caso concreto.
En general, las indicaciones más frecuentes son:
- Resultado de “alto riesgo” en el screening combinado de primer trimestre para el cálculo de riesgo de Síndrome de Down.
- Resultado positivo del Test Prenatal No Invasivo para descartar S. de Down.
- Presencia de “marcadores” de cromosopatía en la ecografía.de marcadores.
- Diagnóstico ecográfico de malformaciones o anomalías fetales.
- Riesgo de enfermedades genéticas, metabólicas y bioquímicas (hemofilia, síndrome X frágil, metabolopatías, distrofias musculares, etc).
- Estudios de paternidad.
- Edad materna avanzada.
- Antecedentes personales y familiares de problemas cromosómicos.
Al tener que introducir una fina aguja o una fina pinza para obtener la muestra de placenta ( vellosidades coriales), no es una técnica inocua.
Sin embargo, su riesgo, en centros con experiencia, es muy bajo.
En manos expertas, el riesgo de perder la gestación al realizar esta técnica no supera el 1%. Este riesgo es similar al de la amniocentesis.
Debido a este pequeño riesgo, no se recomienda realizar una biopsia corial en cualquier gestación sino sólo en aquellos casos en los que el riesgo teórico de anomalías fetales sea mayor que el riesgo de la técnica.
En ocasiones no es posible obtener una muestra adecuada de material, o bien no se consigue su procesamiento mediante cultivo celular, por lo que puede no obtenerse resultado o bien obtener un resultado no concluyente. En estos casos, infrecuentes, se recomienda repetir el estudio, habitualmente mediante amniocentesis.
No requiere ayuno.
ANTES: Sólo en el caso de biopsias vía vaginal, se requiere que la vejiga urinaria esté llena de orina, por lo que se recomienda beber líquido en cantidad moderada una hora antes de la prueba.
DESPUÉS: Tras la prueba se recomienda reposo relativo en domicilio y abstención de relaciones sexuales durante 48 horas.
Podemos realizar diversas técnicas de estudio genético. De entre ellas, las más habituales son :
- la QF-PCR,
- el cariotipo convencional
- y el Array CGH.
La elección de una u otra técnica dependerá en cada caso de varios factores como:
- El motivo o indicación para hacer la amniocentesis
- La existencia o no de anomalías ecográficas en esa gestación
- La necesidad de tener los resultados en breve plazo
- Las posibilidades económicas
En aquellos casos en los que el factor económico sea determinante, optaremos por el cariotipo convencional que es la técnica clásica para estudio de todos los cromosomas y que tiene la ventaja de ser la más económica. Su inconveniente es que requiere hacer previamente un cultivo celular que supone tener que esperar unas tres semanas para obtener el resultado.
Cuando el aspecto económico no sea determinante, podemos realizar otro tipo de estudios, como el Array CGH, que permiten diagnosticar un mayor número de enfermedades ( muchas más de las que podemos detectar con el cariotipo convencional ) y con la ventaja adicional de que el resultado se obtiene mucho antes ( en tan sólo 5 dias ) que con el cariotipo convencional.
Teniendo en cuenta que la diferencia de coste económico entre el cariotipo convencional y el potente Array CGH es cada vez menor, creemos que el poder diagnosticar un muy superior número de enfermedades, junto con el poder disponer mucho antes de los resultados hacen que , en principio, sea más aconsejable optar por el Array CGH en lugar del cariotipo.
En nuestro centro, valoramos cada caso individualmente, para decidir la mejor opción. Teniendo en cuenta la superioridad diagnóstica del Array CGH, tendemos a seguir la siguiente estrategia:
Cuando el motivo de hacer la biopsia corial sea la sospecha de una de las tres trisomías más frecuentes ( Trisomía 21, Trisomía 18 y Trisomia 13), bien por un screening combinado de primer trimestre con alto riesgo para alguna de estas enfermedades, o bien porque el Test Prenatal No Invasivo haya resultado positivo para alguna de ellas, o bien porque en la ecografia se aprecie algún dato que sugiera este tipo de enfermedades, en estos casos aconsejamos hacer inicialmente la llamada QFPCR que incluye el estudio de las 5 anomalías cromosómicas más frecuentes ( que son aquellas que afectan a los cromosomas números 13 ( Síndome de Patau), 18 ( Síndrome de Edwards ) , 21 (Síndrome de Down), X e Y ).
La QFPCR es una técnica rápida y barata que en menos de 5 dias permite confirmar o descartar que exista patología en alguno de estos 5 cromosomas ( 21, 18, 13, X e Y)
Si la QFPCR resulta normal, entonces solicitamos como estudio adicional el Array CGH que, al tener un coste adicional, preferimos reservarlo para aquellos casos en los que técnica más económica (QFPCR) no detecte algunas de las 5 anomalias cromosómicas más frecuentes.
Con esta estrategia, recomendada hoy en día por los principales centros dedicados a la medicina fetal, creemos que se alcanza un razonable equilibrio entre eficacia diagnóstica y coste económico.
Depende la técnica que usemos para llegar al diagnóstico:
- En la QF-PCR, el resultado suele estar disponible en 4 a 5 dias laborables.
- En el Array CGH , el resultado suele estar disponible en 5 a 7 dias laborables.
- En el cariotipo convencional, el resultado suele estar disponible en 18 a 21 dias naturales.
Si lo desea, puede consultar las principales diferencias entre estas técnicas visitando la página dedicada a Técnicas Invasivas.
Como ya hemos comentado en nuestro centro valoramos individualmente cada caso y tendemos a utilizar el Array CGH con mucha frecuencia dada su superioridad diagnóstico frente al cariotipo convencional.
Además, el consenso actual de muchas sociedades científicas es emplear el Array CGH especialmente en los siguientes casos:
- Pacientes con uno o más marcadores ecográficos alterados y que se vayan a someter a un diagnóstico prenatal invasivo. En estos casos, el Array CGH reemplaza al cariotipo fetal.
- Estudio genético en caso de muerte fetal intrauterina o perdida fetal cuando el análisis citogenético sea solicitado. El Array CGH sobre tejido fetal tiene mayor capacidad de detección de anormalidades que el cariotipo.
- Estudio genético posterior al cariotipo fetal con translocaciones cromosómicas aparentemente equilibradas.
- Estudio genético posterior al cariotipo fetal con marcadores cromosómicos o reordenamientos complejos de origen no determinado.
- Validación y/o confirmación de hallazgos no concluyentes obtenidos mediante otras tecnologías como FISH o MLPA.
- Se puede realizar un estudio mediante Array CGH o cariotipo fetal a las pacientes sin marcadores ecográficos alterados y que se vayan a someter a un diagnóstico invasivo.
- Se debe realizar consejo genético antes y después de realizar el estudio genético por personal cualificado indicando los beneficios y limitaciones de este estudio.
Diferencias entre la Biopsia Corial y la Amniocentesis.
Principales diferencias entre la Biopsia Corial y la Amniocentesis |
||
|---|---|---|
Biopsia corial |
Amniocentesis |
|
| ¿Cúando se realiza? | Entre la 11 y la 14 semana | A partir de la semana 16 |
| ¿Qué riesgos tiene? | Igual en ambas y es muy pequeño ( menos del 1%) | |
| ¿Cúanto tardan los resultados? | Igual en ambas: ( QFPCR y ArrayCGH: 5-7 dias; Cariotipo: 3 semanas ) | |
| ¿Cúal es su coste económico? | Igual. | |
| ¿ Duele ? | La molestia es igual en ambas ( el pinchazo de una fina aguja ) | |
| ¿Qué ventajas tiene ? | Se practica casi 1 mes antes | Cuando se sospeche alguna anomalía con alta probabilidad de mosaicismo es mejor realizar una amniocentesis.
Cuando queramos investigar enfermedades infecciosas en el feto, es la técnica de elección. |
Preguntas sobre el estudio de la madurez pulmonar fetal por ecografía
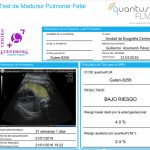
Es una novedosa solución para ayudarnos cuando necesitamos saber si los pulmones del bebé han alcanzado la madurez suficiente para respirar.
La Morbilidad Respiratoria Neonatal sigue siendo uno de los principales problemas en los bebés prematuros a pesar de los tratamientos prenatales y postnatales.
Hasta ahora, si necesitábamos evaluar la Madurez Pulmonar Fetal (FLM) teníamos que practicar una amniocentesis, lo que limita su práctica, debido a los riesgos asociados y a la incomodidad que esta supone.
quantusFLM es el primer test de madurez pulmonar fetal, 100% No Invasivo, basado en el análisis de una imagen de los pulmones fetales obtenida por ecografía.
Permite evitar la necesidad de una técnica invasiva para predecir la morbilidad respiratoria neonatal.
Para determinar la Madurez Pulmonar Fetal.
Conocer la Madurez Pulmonar Fetal,* puede ser muy útil para decidir si podemos proceder con el parto, cuando debamos valorar, por un lado, el riesgo de la Morbilidad Respiratoria Neonatal ** y, por otro lado, el riesgo materno o fetal de prolongar la gestación.
Ciertas enfermedades maternas o fetales, como la pre-eclampsia moderada, la diabetes, la restricción de crecimiento o la colestásis, pueden requerir finalizar la gestación, antes de que el parto ocurra de forma espontánea.
Si bien , el riesgo de Morbilidad Respiratoria Neonatal es mucho más alto en bebes muy prematuros, sigue siendo considerable en los llamados pretérminos-tardíos ( aquellos que nacen después de la semana 34 ) e incluso en recién nacidos a término-precoces ( aquellos que nacen en las semanas 37 y 38 ) comparado con los bebes nacidos después de la semana 39.
Por esta razón, varias asociaciones científicas de referencia como la ACOG recomiendan la confirmación de la madurez pulmonar fetal antes de realizar partos electivos de menos de 39 semanas de gestación. Esta información sobre el riesgo de Morbilidad Respiratoria Neonatal, es de gran utilidad para planificar el sitio y el momento del parto en colaboración con los neonatólogos.
El principal problema es que la totalidad de los test, existentes hasta ahora, para la determinación de la Madurez Pulmonar Fetal requieren de la realización de una amniocentesis. Esta amniocentésis, no sólo causa molestias a la paciente, sino que conlleva un cierto riesgo para la madre y el feto. Por ello, aunque se considera muy importante realizar este tipo de test, las complicaciones intrínsecas que estos conllevan comprometen su uso masivo.
* El termino Madurez Pulmonar Fetal es universalmente utilizado por la comunidad científica y médica para definir la capacidad de los pulmones de un feto de alcanzar una función respiratoria normal si el feto nace.
** Definido como el Síndrome de Distrés Respiratorio o la Taquipnea Transitoria del recién nacido que requieren su admisión en una unidad especial y el uso de soporte respiratorio médico.
Principalmente, estaría indicado en aquellos casos en los que por diversos motivos se prevea un parto antes del término de la gestación ( semana 40).
Existen multiples causas maternas y fetales que ocasionan partos prematuros ( antes del término).
En ocasiones, el parto prematuro se presenta espontáneamente, sin que nosotros lo provoquemos, como en el caso de la rotura prematura de membranas o en los casos de incompetencia del cuello uterino.
Otras veces, tendremos que afrontar un parto antes de tiempo, por existir alguna enfermedad en la madre ( hipertensión arterial, diabetes etc ), o en el feto ( restricción severa del crecimiento intrauterino, pérdida del bienestar fetal intrauterino, etc.), que hagan aconsejable finalizar la gestación lo antes posible, para poder tratar adecuadamente a la madre o a su bebé.
Lo cierto es que, cuando se adelanta el momento del parto y se produce, por tanto, un parto prematuro, el recién nacido está más expuesto a una serie de problemas o enfermedades derivadas precisamente de su prematuridad.
De entre estos problemas, destaca la Morbilidad Respiratoria Neonatal ( o síndrome de Distress Respitarorio Neonatal) , que vendría a ser como una dificultad para respirar normalmente, debido a que los pulmones del recién nacido prematuro no han tenido tiempo de alcanzar un grado de madurez suficiente como para respirar sin problemas.
En definitiva, cuanto más se adelante el parto ( con respecto a la semana 40) más frecuente será la aparición de Distress Respiratorio en el recién nacido.
Por eso, en aquellos casos en los que se prevea un parto prematuro, solemos recurrir a la administración de corticoides a la madre, con el fín de acelerar la maduración de los pulmones de su bebé y reducir así las posibilidades de que se presente este Distress Respiratorio al nacer.
Así pues, resulta muy importante conocer el grado de madurez de los pulmones fetales, especialmente en aquellos casos en los que se prevea un parto prematuro en los siguientes días. Si el estudio de maduración pulmonar revelase que existe un alto riesgo de Morbilidad Respiratoria, podríamos intentar ciertas medidas para reducir ese riesgo, como volver a administrar corticoides o intentar retrasar el parto unos días para ayudar de esta forma a que los pulmones vayan madurando.
También podría ser muy interesante realizar este estudio, dado que es inocuo y no supone ninguna molestia, en todas aquellas gestaciones en las que se vaya a programar un parto en una determinada fecha antes de cumplir las 39 semanas.
Si bien, a partir de la semana 37 la mayoría de los fetos han alcanzado una adecuada madurez de sus pulmones, no está de más comprobarlo, como información adicional, previa a inducir o provocar un parto antes de la semana 39.
Resumiendo, conocer la Madurez Pulmonar Fetal (sin necesidad de técnicas invasivas) puede tener un impacto claro en el manejo clínico del caso.
Si. La llevamos a cabo en cualquiera de nuestros tres centros.
Se puede hacer en cualquier momento de la gestación a partir del segundo trimestre, y nosotros la hacemos de forma sistemática ( sin coste adicional), como parte de todas las ecografías que realizamos a partir de la semana 35 de gestación, ya que consideramos que es una información muy importante de conocer antes del parto.
En efecto, la última ecografía de la gestación, realizada a partir de la semana 35, nos dá información muy importante con vistas al parto como:
la posición y presentación del feto,
el peso estimado fetal,
la altura y localización de la placenta,
la cantidad de líquido amniótico,
el grado de bienestar fetal y función placentaria
y ahora, con esta novedosa técnica, también podemos valorar el riesgo de Morbilidad Respiratoria Neonatal mediante el estudio de madurez pulmonar por ecografía, sin ningún coste adicional para la paciente ya que dicho estudio va incluido en el precio de todas nuestras ecografías realizadas a partir de la semana 35.
No. No requiere ninguna preparación ya que es parte de la exploración ecográfica.
Sí! Junto con el informe e imágenes de la ecografía, le entregaremos un informe escrito específico con el resultado del estudio de la madurez pulmonar de su bebé, para que pueda entregárselo al ginecólogo que le vaya a atender en el parto.